A inflamação silenciosa é uma condição persistente e crônica, marcada pela produção contínua de mediadores inflamatórios em níveis baixos, mas suficientes para causar danos ao longo do tempo. Esse processo, muitas vezes despercebido em exames convencionais, está fortemente associado ao desenvolvimento de doenças cardiovasculares, mesmo em pessoas com colesterol normal ou sem histórico familiar.
O elo entre hábitos aparentemente inofensivos e inflamação subclínica já está bem documentado na literatura científica, e representa uma das maiores oportunidades de atuação preventiva dentro da prática clínica atual.
O que a ciência já sabe sobre inflamação silenciosa
Estudos mostram que níveis elevados de proteína C reativa ultrassensível (PCR-us) estão diretamente relacionados ao risco de infarto, AVC e morte cardiovascular, independentemente do perfil lipídico tradicional. Outros marcadores como interleucina-6 (IL-6), TNF-alfa e homocisteína elevada também têm sido associados ao processo inflamatório crônico que precede o adoecimento cardiovascular.
Um estudo publicado no New England Journal of Medicine (Ridker et al., 2017) demonstrou que pacientes com inflamação residual, mesmo após controle do LDL,
apresentavam maior risco cardiovascular do que pacientes com LDL mais alto, mas baixa inflamação. Isso muda a lógica tradicional de que apenas o colesterol é o vilão.
Maus hábitos que alimentam a inflamação subclínica
- Alimentação com excesso de AGE e TMAO
Além dos já conhecidos açúcares refinados e gorduras trans, alimentos ricos em produtos finais de glicação (AGEs), como carnes grelhadas em altas temperaturas, e dietas ricas em carnitina e colina sem modulação intestinal (aumentando a produção de TMAO), estão associados a maior risco inflamatório e formação de placas ateroscleróticas.
Leia também: Inflamação crônica subclínica e os efeitos na saúde
- Ritmos biológicos desregulados
A cronodisrupção, seja por privação de sono, turnos irregulares de trabalho ou horários alimentares inconsistentes, afeta diretamente o sistema imune inato. O aumento da liberação noturna de IL-6 e TNF-alfa em pessoas com má qualidade do sono é um achado consistente em estudos recentes.
Veja também: Estresse e sono: entenda qual a relação
- Estresse persistente e inflamação neurogênica
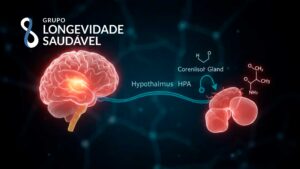
O eixo hipotálamo-hipófise-adrenal, quando hiperativado de forma crônica, contribui para a liberação de cortisol, norepinefrina e citocinas pró-inflamatórias. A inflamação neurogênica afeta o tônus vascular, favorecendo vasoconstrição, hipertensão e instabilidade endotelial.
Leia também: Qual a relação entre o estresse e a diabetes tipo 2
- Disbiose intestinal como gatilho sistêmico
A integridade da mucosa intestinal e a composição da microbiota têm papel direto na modulação da inflamação. Aumento da permeabilidade intestinal (leaky gut) e desequilíbrio de bactérias fermentadoras aumentam a passagem de endotoxinas (LPS) para a circulação, ativando resposta inflamatória crônica de baixo grau.
Veja também: Intestino e cérebro: compreenda essa relação.
O paciente inflamado nem sempre “parece doente”
É importante entender que a inflamação silenciosa não se manifesta com sintomas clássicos. Muitas vezes, o paciente tem exames laboratoriais aparentemente dentro da faixa de referência, sem sobrepeso evidente, mas apresenta cansaço inexplicável, alterações de humor, distúrbios digestivos recorrentes e marcadores inflamatórios discretamente alterados.
Na prática clínica, esses sinais sutis devem ser valorizados como alerta precoce.
Intervenções possíveis e personalizadas
A abordagem para reduzir inflamação silenciosa deve ser multifatorial, combinando:
- Alimentação anti-inflamatória personalizada
- Correção dos ritmos circadianos
- Redução de estressores crônicos (inclusive emocionais)
- Reparo de barreira intestinal e suporte à microbiota
- Suporte antioxidante e anti-inflamatório conforme necessidades clínicas
Nutrientes como coenzima Q10, magnésio, ômega-3, curcumina, vitamina D, N- acetilcisteína e probióticos específicos podem ter papel complementar, desde que usados com critério.
Suplementação exige orientação profissional
Mesmo quando bem fundamentada, a suplementação deve sempre ser individualizada, baseada em avaliação clínica, exames e histórico do paciente. O uso indiscriminado pode mascarar sintomas, gerar interações ou sobrecargas.
Por isso, busque sempre o acompanhamento de um profissional capacitado, seja médico ou nutricionista, com formação adequada e conhecimento em fisiologia clínica.
Acompanhe nossos conteúdos e atualizações
O Grupo Longevidade Saudável acredita que a informação de qualidade, ética e baseada em evidências é uma das ferramentas mais poderosas para transformar práticas e prevenir doenças.
Siga nossos canais oficiais nas redes sociais e continue se atualizando com artigos, vídeos, eventos e conteúdos que conectam ciência, prática clínica e longevidade verdadeira.